研究人員希望在其他療法無法成功治療的情況下,希望免疫療法能有所成效。但在實驗室的研究中和臨床試驗中,並沒有發現有強力的證據顯示免疫療法可以發揮很好的療效。
約翰·霍普金斯大學綜合癌症中心負責腦腫瘤免疫治療計劃的醫學博士邁克爾·林: 不幸的是,在成年人的膠質母細胞瘤患者的早期研究中,雖然發現免疫的治療的方法非常大有可為,但是在大型的三期臨床試驗中卻沒有成功,但再失敗的經驗中也發現了一些成功的曙光。
Lim博士說:“事實上,我們已經在膠質母細胞瘤中進行了一些3期(免疫療法)試驗,這是多年來我們很難通過2期試驗的事實,這令人鼓舞。毫無疑問,研究人員對免疫療法作為膠質母細胞瘤有效治療方法的前景表示樂觀。同時,通過在實驗室和診所的工作,研究人員正在探索一個關鍵問題:如何克服大腦和膠質母細胞瘤本身所帶來的獨特而艱鉅的挑戰。NCI癌症研究中心神經腫瘤學分部主任馬克·吉爾伯特(Mark Gilbert)醫學博士說:“我們談論的是一種在腫瘤學史上最難治療的疾病。
從一開始就面臨許多挑戰
在治療腦部腫瘤時,所有的癌症療法都必須克服一個非常嚴重的障礙:血腦屏障。這層緊密堆積的細胞在保護大腦免受可能在血液中傳播的威脅(如病毒和毒素)的危害中至關重要。但是這種保護性封鎖並不能區分好人和壞人,它也防止癌症藥物進入腫瘤。
Lim博士說,然後是免疫系統在大腦中如何運作的問題。他解釋說:“我們現在了解到大腦的免疫環境與其他器官完全不同。”
例如,大腦似乎具有與其他器官不同的免疫細胞混合物(存在許多不同類型的免疫細胞,每種免疫細胞具有不同的職責),由於多種原因,大腦中免疫細胞的組成並不像其他器官的免疫細胞那樣容易產生針對腫瘤的免疫反應。
膠質母細胞瘤腫瘤似乎也特別擅長鈍化免疫反應。例如,最近發表的一項研究表明,膠質母細胞瘤腫瘤及其周圍的許多免疫細胞往往“精疲力竭”,也就是說,細胞刺激其活性所需的分子機制嚴重受損。研究還顯示類固醇通常可用於控制膠質母細胞瘤患者潛在的危險性腦腫脹並治療相關的副作用,可干擾免疫反應。
因此,吉爾伯特博士說,免疫療法的臨床試驗可能從一開始就“受阻”,他指出膠質母細胞瘤免疫檢查點抑製劑的第3期試驗,稱為Checkmate 143。
該試驗的結果表明,與用標靶抗體藥物Nivolumab (OPDIVO®)治療的試驗參與者相比,檢查點抑製劑Avastin (Bevacizumab)未能增加晚期成膠質細胞瘤患者的壽命。吉爾伯特博士指出,但是該試驗中約有40%的接受了nivolumab的患者也在服用類固醇,這可能意味著他們可能無法針對腫瘤發起免疫反應。
目前也沒有很好的方法來評估免疫治療藥物是否對膠質母細胞瘤腫瘤的產生效果。吉爾伯特博士解釋說,用於評估腫瘤是否響應治療而增長或縮小的標準成像技術(如MRI),在其腦癌中的應用似乎還不夠成熟。
再一些研究中顯示,儘管進行了治療,利用MRI很難區分仍在生長的腫瘤與因主動免疫反應而引起的炎症所包裹的腫瘤之間的區別,這種現像被稱為假性惡化。在假性惡化情況下,對治療有反應的患者,可能會過早停止治療。
免疫檢查點抑製劑 (Immune Checkpoint Inhibitors)
也許不足為奇的是,檢查點抑製劑是膠質母細胞瘤中應用最廣泛的免疫療法。多種檢查點抑製劑已獲食品藥品監督管理局(FDA)批准,用於治療越來越多的癌症,儘管Checkmate 143試驗的結果令人失望,但許多膠質母細胞瘤的藥物仍處持續再進行臨床試驗。
即使在癌症中用於檢查點抑製劑的批准用途繼續擴大,在大多數癌症中,只有一定比例的患者對這些藥物有反應。深入了解各種癌細胞帶有的生物標誌後也發現,特定的查點抑製劑在特定的腫瘤中更能產生反應。
杜克大學醫學中心神經外科系主任約翰·桑普森(John Sampson)博士說,對於膠質母細胞瘤而言,不同的免疫治療方法最終可能會發揮出相同的作用。桑普森博士說:“希望,我們將從正在進行的試驗中學到的一件事是,是否存在可以預測成功的生物標誌物。”
膠質母細胞瘤與其他癌症一樣,檢查點抑製劑正在與其他療法(包括其他形式的免疫療法)結合進行測試。動物研究的一些證據表明,這些免疫療法組合可能是使檢查點抑製劑在膠質母細胞瘤中發揮作用所必需的。
疫苗和病毒
作為潛在的膠質母細胞瘤治療方法,正在研究的另一種免疫療法形式是治療性疫苗,即旨在治療現有疾病的疫苗。在膠質母細胞瘤患者中,第一種進入大型III期臨床試驗的治療性疫苗失敗了,與標準治療相比,其存活率沒有改善。這種名為rindopepimut的疫苗可以激發免疫系統攻擊表達突變形式的EGFR蛋白(稱為EGFRvIII)的細胞,這種蛋白可以促進腫瘤的進展,膠質母細胞瘤細胞通常過表達 EGFRvIII。
目前正在一項膠質母細胞瘤患者的III期臨床試驗中測試另一種疫苗DCVax-L, DCVax-L是樹突狀細胞疫苗,這意味著它使用稱為樹突狀細胞的免疫細胞,該細胞是從患者那裡收集的,經過改造後可激發針對多種蛋白質或抗原的免疫應答。
最近發布了該試驗的初步數據,但僅包括試驗中整個患者群體的生存數據,未包括治療組。根據生產疫苗並資助該試驗的西北生物治療公司的一份聲明,該試驗的另一輪數據收集正在進行中。
開發了rindopepimut的杜克大學Sampson博士團隊一直在測試樹突狀細胞疫苗,該疫苗旨在針對表達由巨細胞病毒(CMV)感染引起的抗原的腫瘤細胞,這種病毒是40歲以上的人中非常普遍的病毒。Sampson博士說,出於尚不清楚的原因,膠質母細胞瘤細胞傾向於表達CMV抗原。
杜克大學的研究人員報告了一些針對膠質母細胞瘤患者進行疫苗測試的小型臨床試驗的令人鼓舞的結果,在兩三個連續的試驗中,我們讓一些患者在治療後生存了2至5年。
岡田博士說,他對另一種稱為溶瘤病毒(Oncolytic Virus)療法的治療方法的前景感到特別興奮,該療法也在膠質母細胞瘤患者的小型臨床試驗中進行了測試。
最初,溶瘤病毒被開發為直接感染並殺死癌細胞的療法。但是,研究人員現在認為這些病毒也像疫苗一樣起作用:通過刺激針對腫瘤的免疫反應。溶瘤病毒正在測試作為膠質母細胞瘤的潛在治療方法,包括第一型單純皰疹病毒。在一項最近的試驗中,幾名將溶瘤病毒療法直接注射到原發腫瘤中的晚期膠質母細胞瘤患者的腫瘤縮小了至少95%,有5位患者在治療後至少活了3年。
在2018年2月的腦癌免疫療法會議上,幾個研究小組報告了溶瘤病毒小型試驗的相似結果。在這些早期研究中,約20%的膠質母細胞瘤患者在治療後3年或更長時間還活著。
這些早期研究的其他發現似乎證實了這種病毒確實在起作用,部分原因是刺激了針對腫瘤的免疫反應。岡田博士說,在對治療有反應的患者中,對其腫瘤樣本的分析表明,腫瘤從治療前的免疫細胞水平很低(稱為“冷”腫瘤)轉變為治療前的免疫細胞水平很高,即治療後的“熱”腫瘤。他說:“顯然,其中一些療法正在將寒冷的腫瘤免疫環境轉變為高溫環境。”
CAR T細胞:尋找抗原
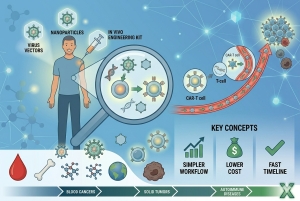
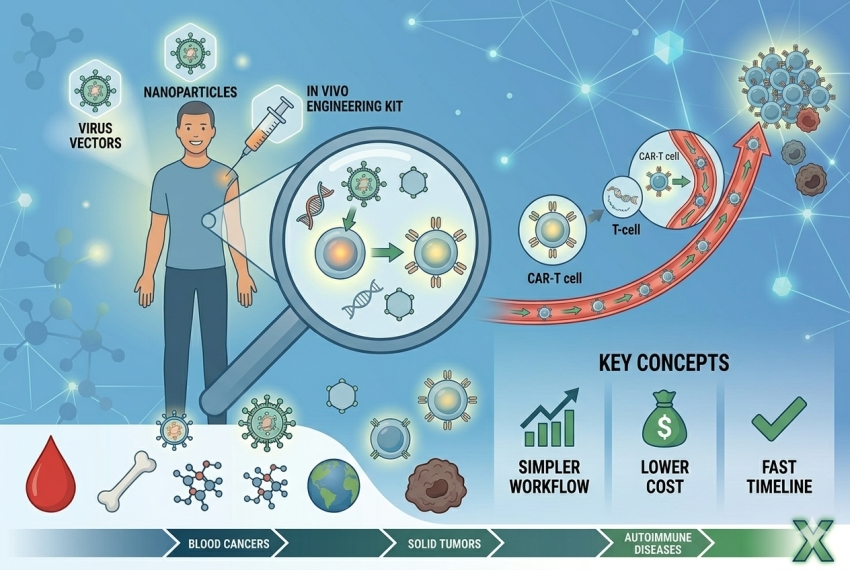
像樹突狀細胞疫苗一樣,正在測試針對膠質母細胞瘤的另一種免疫療法,即嵌合抗原受體(CAR)T細胞療法,這涉及復雜的細胞工程。
通過這種療法,可以從患者體內收集T細胞,並在實驗室對其進行修飾,以在其表面上產生可與腫瘤細胞表面的特定抗原結合的專門受體。然後,修飾的T細胞在實驗室中生長,然後通常以一次性治療的方式注入患者體內。
迄今為止,膠質母細胞瘤中CAR T細胞療法的許多研究都涉及經過修飾以識別EGFRvIII的CAR T細胞。針對EGFRvIII的CAR T細胞的臨床試驗還沒有表明該療法可以縮小膠質母細胞瘤腫瘤或改善患者的壽命。岡田博士說,但是,這些試驗中有一些證據表明這種療法可以在大腦中產生免疫反應。他說,下一步將需要找到使對EGFRvIII CAR T細胞的反應強度足以殺死腫瘤細胞的方法。
靶向不同抗原的CAR T細胞也正在測試中,一些研究小組認為,僅識別腫瘤細胞上單一抗原的 CAR T 細胞可能還不夠。例如,貝勒醫學院的研究人員開發了“雙特異性”和最近“三特異性”的CAR T細胞,即同時靶向腫瘤上兩種或三種抗原的CAR T細胞。
他們開發的雙特異性CAR T細胞之一使用的T細胞自然對CMV感染的細胞具有強烈的吸引力。並且,由於大約80%的膠質母細胞瘤細胞過表達HER2蛋白,因此T細胞也經過了改造,可以表達與HER2結合的受體。將T細胞改造為靶向HER2和成膠質細胞瘤細胞上常見的其他兩種抗原IL13Rα2和EphA2。率先開發這兩種療法的醫學博士納比爾·艾哈邁德(Nabil Ahmed)說,他在貝勒大學的團隊正在利用這兩種多靶點CAR T細胞進行人體研究。
從認真學習中獲得答案
免疫療法在膠質母細胞瘤治療中是否有未來,如果有的話,還有多少尚不確定,該領域的研究人員似乎同意這一觀點。吉爾伯特博士說,他堅信任何進展都將需要非常仔細的研究,這些研究必須說明大腦中形成的癌症所帶來的固有挑戰。岡田博士對此表示贊同,並強調指出,任何進展都將需要時間,並且必須在早期工作的基礎上繼續學習。
台灣細胞治療特管法已核准用樹突細胞 (Dendritic cells) 來治療膠質母細胞瘤
台灣在腦瘤,尤其是GBM的細胞治療研究也已經投入多年,尤其中國醫藥大學投入甚早,主要就是藉由病患自體的DC來進行治療。衛福部在108年5月通過了由中國醫申請的細胞治療特管辦法,目前該細胞製備技術已技轉至長聖國際生技股份有限公司,醫療施行單位為中國醫藥大學附設醫院。另外,世福細胞醫學科技公司也有利用DC的免疫細胞治療藥物正在進行臨床試驗中。
科學家對於腦癌的發生目前仍無法找到確切的原因,很可能是多重因子所誘發而成,當然其中也跟某些基因的表現異常有關,雖然如此,在免疫療法持續的發展下,未來腦癌有可能可變成可以完全治癒的疾病。











![衛福部核可之細胞治療執行單位 [持續更新]](https://biomaptw.com/media/k2/items/cache/753a82091bdf93df272697e1f26229c2_XL.jpg)